Chirurgie de la thyroïde
En raison de la situation anatomique particulière de la thyroïde à la base du cou, les pathologies thyroïdiennes ont fréquemment un développement endothoracique (cas des goîtres dits « plongeants »), ce qui justifie que leur prise en charge spécialisée par le chirurgien thoracique.
+ chirurgie des nodules de la thyroïde
La plupart des nodules de la thyroïde sont découverts lors de l’examen systématique de cette glande par le médecin traitant. Ils sont généralement asymptomatiques. Rarement ils peuvent entraîner une gêne à la déglutition; exceptionnellement une dysphonie (voie rauque) voire une dyspnée (gêne à la respiration).
Il existe des facteurs favorisants tels que des antécédents familiaux chez l’un des parents, le tabagisme, ou encore la prédominance chez les individus de sexe féminin.
Le docteur Olivier Pagès fonde sa prise en charge des lésions nodulaires de la thyroïde sur les recommandations du réseau d’oncologie régionale oncomip.
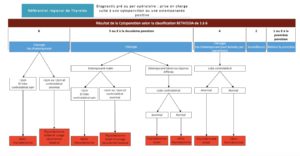
En pratique une échographie thyroïdienne et cervicale faite par un radiologue spécialisé est la base du diagnostic, permettant d’établir le score TI-RADS du nodule suspect. Cette échographie est suivie par une cytoponction du nodule permettant un diagnostic cytologique et une stadification du risque de cancer (classification BETHESDA). De là découle la conduite à tenir (surveillance, chirurgie partielle, chirurgie d’exérèse totale de la thyroïde…).
L’arbre décisionnel ci- dessous résume la stratégie thérapeutique:
Bien- sûr, il arrive parfois que les nodules thyroïdiens soient tellement importants en nombre et/ou en taille, que le goître ainsi formé devient responsable de complications mécaniques par compression des organes adjacents (difficultés à avaler (dysphagie), à respirer (dyspnée), déformation visible du cou…). Ces formes particulières constituent une indication chirurgicale d’emblée, indépendamment des critères échographies et cytologiques cités plus haut.
+ chirurgie des hyperthyroïdies
La thyroïde peut donner lieu à un mauvais fonctionnement, soit sur le versant « hyper », soit sur le versant « hypo ». Généralement les patients sont initialement traités par des médicaments prescrits par l’endocrinologue, visant à contrôler la situation et rétablir un taux de TSHus normal (hormone sécrétée par l’hypophyse et contrôlant la sécrétion d’hormones thyroïdienne par la glande thyroïde).
Lorsque la situation n’est pas ou plus contrôlée par les moyens médicamenteux, ou bien lorsque les médicaments sont mal tolérés, il est alors généralement proposé une ablation la thyroïde pour simplifier la situation, et permettre ainsi un meilleur équilibre hormonal par les hormones thyroïdiennes de synthèse.
+ la chirurgie thyroïdienne en pratique
Pour garantir la sécurité du patient, le dr Olivier Pagès est contre la chirurgie thyroïdienne en ambulatoire, en raison du risque rare mais possible, d’hématome compressif survenant le lendemain ou le surlendemain de l’intervention.
L’entrée en hospitalisation peut se faire la veille ou le matin de l’intervention.
La chirurgie dure 1 heure (hemithyroïdectomie) ou 2 heures (thyroïdectomie totale).
La sortie se fait le 2ème ou 3ème jour post- opératoire, après retrait des redons et de toutes les agrafes. Le retrait précoce des agrafes, uniquement pratiquée pour cette chirurgie thyroïdienne, garantit une cicatrice quasiment invisible en quelques semaines, ce d’autant que l’incision est généralement faite dans un pli du cou.
L’ordonnance de sortie comprend le traitement hormonal substitutif (LEVOTHYROX,..), et des antalgiques à la demande.
Un arrêt de travail est proposé pour une durée d’une semaine.
Les risques sont ceux inhérents à toute anesthésie générale; les risques spécifiques de la chirurgie thyroïdienne sont rares et généralement transitoires, représentés par une hypocalcémie ou une dysphonie.
Le patient est revu en consultation chirurgicale 8 à 10 jours après sa sortie.
Le contrôle du bilan biologique hormonal (TSHus, T4) se fait un mois après la chirurgie, auprès du médecin traitant ou de l’endocrinologue.